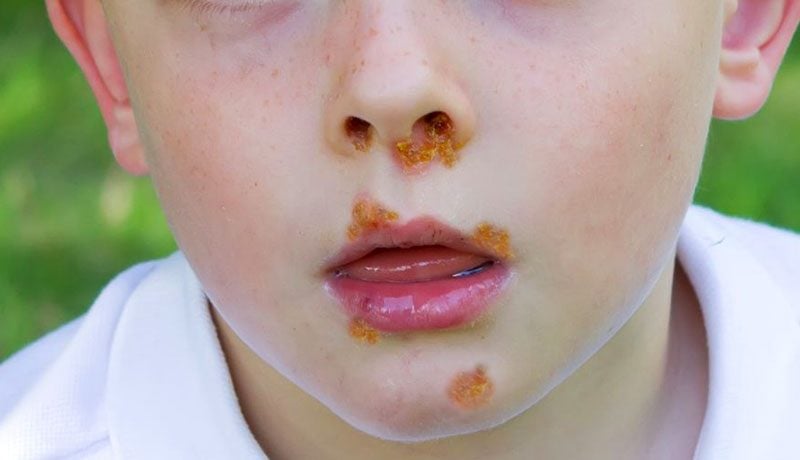
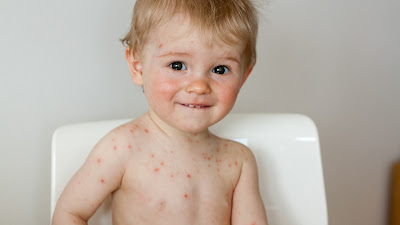
Es una enfermedad exantemática (produce erupciones en la piel) altamente contagiosa causada por una infección primaria con el virus varicela-zoster (VVZ). Se desarrolla principalmete en niños entre 5 y 10 años, especialmente durante el inverno y la primavera, probablemente debido a los contactos cercanos que tienen lugar en la escuela. Se propaga fácilmente por el aire a través de la tos o el estornudo de personas enfermas, o por contacto directo con secreciones.
Una persona con varicela es infecciosa uno o dos días antes de que aparezca la erupción de ampollas secas sin agua u otros líquidos, y permanece contagiosa hasta que todas las lesiones estén cubiertas por una costra.
En mujeres embarazadas, los anticuerpos producidos se transfieren a través de la placenta al feto. Las mujeres inmunes a la varicela no pueden infectarse y no deben preocuparse por sí mismas ni por el bebé.
En mujeres no inmunizadas, sin embargo, durante el embarazo también es posible transmitir el virus a través de la placenta con la consiguiente infección del feto. Si la infección ocurre durante las primeras 28 semanas de gestación, puede provocar el "síndrome de varicela fetal" que causa daño al cerebro, ojos, otros trastornos neurológicos del niño, daño al cuerpo y enfermedades de la piel.
La infección contraída desde cinco días antes del nacimiento hasta los dos siguientes se conoce como "varicela neonatal" y la manifestación clínica es típica de varicela.
El riesgo de que el niño desarolle la enfermedad es mayor con la exposición a la infección en el periódo de 7 días antes del nacimiento a 7 días después, pero esta exposición es menos preocupante si la madre ha transmitido inmunidad.
SÍNTOMAS
La varicela comienza con una erupcion maculo-papular (rash) que causa picazón y se acompaña de fiebre y malestar general.
 |
| Erupción "rash" - ilcorriere.net |
La erupción comienza con pequeños puntos rojos en el pecho y el abdomen, luego en la cabeza, cara y extremidades hasta la mucosa oral y el cuero cabelludo.
Suele ser leve y dura de cinco a diez días; las cremas y lociones con calamina y los baños de avena pueden ayudar con la picazón.
Fuentes:
-
https://it.wikipedia.org/wiki/Varicella
-
https://medlineplus.gov/spanish/chickenpox.html
-
https://www.cinfasalud.com/wp-content/uploads/2017/12/imagen-varicela.jpg
 Aquí escribiremos sobre las enfermedades más frecuentes en pediatría, sus síntomas y tratamientos más comunes y también sobre los avances más destacados, así como de la importancia de Enfermería en el cuidado de las niñas y niños.
Aquí escribiremos sobre las enfermedades más frecuentes en pediatría, sus síntomas y tratamientos más comunes y también sobre los avances más destacados, así como de la importancia de Enfermería en el cuidado de las niñas y niños.